地震來臨,我們在沉痛哀悼遇難者的同時,挽救生者就成了刻不容緩的任務。如何進行有效的救治,如何讓資源達到最優配置,如何預防和避免次生災難,對我們而言都是一場新的考驗,我們在實踐中不斷積累不斷進步的同時,也應借鑒國外在應對災難過程中總結的先進經驗。這裏,我們選擇《新英格蘭醫學雜誌》上刊登的一篇關於擠壓綜合征的文章,以期為當前的臨床救治提供參考。
這裏,我們選擇《新英格蘭醫學雜誌》上刊登的一篇關於擠壓綜合征的文章,以期為當前的臨床救治提供參考。
地震來臨,我們在沉痛哀悼遇難者的同時,挽救生者就成了刻不容緩的任務。如何進行有效的救治,如何讓資源達到最優配置,如何預防和避免次生災難,對我們而言都是一場新的考驗,我們在實踐中不斷積累不斷進步的同時,也應借鑒國外在應對災難過程中總結的先進經驗。
災難極難預測,更難以預防。天災(比如地震、颶風、龍卷風和滑坡)和人禍(比如戰爭、礦難和恐怖襲擊)後,重要器官受損可導致人員立即死亡。一般來說,遠期死亡率主要是因為橫紋肌溶解導致的除創傷外,它是地震後最常見的死亡原因。擠壓相關性急性腎衰竭,是少數幾個威脅生命的可逆性擠壓傷之一。
擠壓綜合征可使多個器官受累。除急性腎衰竭外,還可引起膿毒症、急性呼吸窘迫綜合征、彌散性血管內凝血、出血、低血容量性休克、心衰、心律失常、電解質紊亂和心理創傷。因此,重要的是不僅要求腎病學家和外傷專家了解病情並製定適宜療法,也需要內科醫師、心髒病專家、精神病專家、外科醫生、麻醉學家、重症監護治療專科醫師和全科醫生參與,而且他們可能先於腎病學家進行擠壓傷病人治療。
綜合性災難應急預案,提供了針對受災區域、運輸和入院治療、衛生人員部署及傷員篩檢措施的可操作性方案,也包括早期手術和內科治療。然而,缺乏有關後期救援信息,沒有最常見的關於威脅生命的擠壓傷,以及伴隨而來的腎損傷信息。
在本文中,土耳其伊斯坦布爾醫院的Mehmet Sukru Sever, M.D.等基於在幾場大災難期間的經驗,總結了關於全球和地方協作進行腎髒救治的醫療挽救措施。
擠壓綜合征
擠壓綜合征的近代史
·
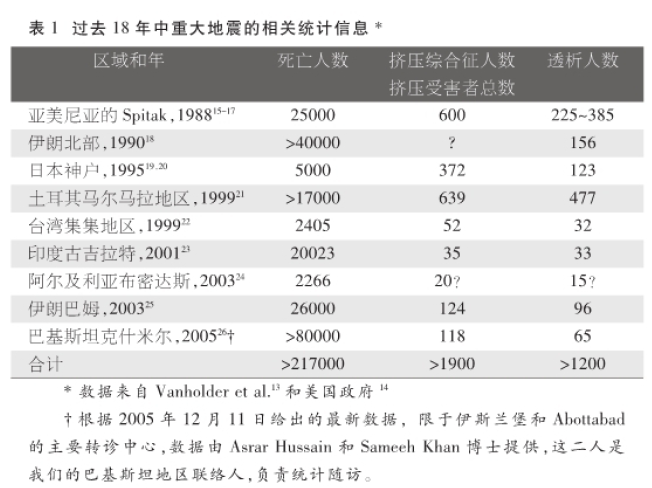
雖然早在20世紀,便對戰爭創傷和機動車事故後,因擠壓傷導致的急性腎衰進行了報道,但直到二戰期間的倫敦戰役後,Bywaters和Beall才詳細闡述了此綜合征11。然而,首個流行性災難,卻出現在天災——1988年的亞美尼亞地震12之震後。此後,至少出現了另外8場大災難,所造成的擠壓傷導致大量人員傷亡和/或需要透析治療的病人13-26。(表1)
在一棟8層樓房突然垮塌事故中,80%的被困受害者即刻死於直接創傷,10%因輕度損傷幸存,剩餘的10%為重傷,其中每10人就有7人發展為擠壓綜合征27,28。如果將這些百分數推及到大災難時,其中數以千計建築物垮塌,發生擠壓相關性傷亡的人數將令人震驚。
腎髒災難的概念
1988年12月,裏氏6.9級地震造成亞美尼亞25000多人死亡。震後,近600例急性腎衰的出現17導致了次生災難的發生,隨後被稱為“腎髒災難”32。其中至少有225例受害者需要透析17,盡管可獲得36噸以上的透析輔助材料,100台透析儀及多個國家的誌願者,但療效反應仍較差,因為當時尚無具備適當培訓和部署策略的國際援助機構。救援努力的組織不力和救援者及物資的湧入隻能加劇混亂,從而引發次生災難及影響整體救援。
擠壓綜合征的特點
易受災地區的醫學專業人員,應當了解擠壓相關的急性腎衰的病理生理學、並發症和治療知識。急性腎衰的病理發生機製是:腎血流灌流不足和肌紅蛋白和尿酸造成的急性腎小管阻塞。這種情況下早期液體複蘇(在災難發生後6小時之內,最好在受害者被救出之前)是基礎治療。
當受害者仍然在瓦礫之下時,先用等滲鹽水,補液速度是每小時1 L(每kg體重是10~15 ml/小時),接著在救出後立刻輸注低滲鹽水,在每次第2或第3 L低滲鹽水中,加入50 mEq碳酸氫鈉溶液(通常第一天給予總量為200~300 mEq碳酸氫鈉溶液),保持尿液的pH值>6.5,預防腎小管內肌紅蛋白和尿酸沉積。如果尿量超過20 ml/小時,則在每升液體中再輸入50 ml的20%甘露醇[1~2 g/kg體重(總量120 g),輸液速度為5 g/小時]。加入甘露醇也能夠降低室腔壓力。
一旦擠壓綜合征的病人被收入院,理想尿量應當超過300 ml/小時。達到這個目標,可能需要每天的輸液量高達12 L(其中4~6 L的液體應該含有碳酸氫鹽)。輸液量一般大大多於尿排量,輸入量和排量差,可能是由於液體在受損傷肌肉中的蓄積所致(可能超過4 L)。應當持續按照這種方案輸液,直至肌紅蛋白尿症的臨床和生化學證據消失(通常在第三天)。
尿量反應可能因人而異,液體輸注也應當根據病人的臨床病程,而進行個體化調整,或者根據病人的中心靜脈壓調整,後者最佳。如果由於災難環境混亂而不能密切監測病人的病情變化,則每天應該給予少於6 L的含甘露醇堿性溶液,以避免液體容量超負荷。應當對尿量不足的病人給予密切監測,以預防血容量過多,必要時則進行血液透析治療。
擠壓相關的急性腎衰竭病人,常常出現電解質異常(表2),最重要的電解質紊亂就是高鉀血症。由於很多受害者在到達醫院之前就死於高鉀血症,在現場應當嚴格避免根據經驗輸入含鉀的液體42。血清鉀水平每天至少測量3~4次,尤其對於病人入院後開始幾天以及有重度損傷的病人,這些人比亞重傷病人的高鉀血症發病危險要高。隻有當出現症狀時,才對低鈣血症進行治療,因為早期肌肉組織內鈣鹽沉積,會導致後期高鈣血症。


該複雜病程可能需要血液透析,這對於擠壓傷病人是一個性命攸關的治療措施。對於有標準適應證的病人(表2)及高鉀血症危險升高而需要預防性治療的病人,腎病學家和重症監護醫師應當及時進行血液透析治療。 鑒於後勤供應的考慮,需要強調的一點是,要估計血液透析所需時間,即平均13~18天。病人可能需要每天兩次甚至三次的透析。隻有當病人的腎功能恢複後,才能停止血液透析,腎功能恢複的指征是,病人在無液體超負荷時,血液生化指標改善,尿量正常。
腎髒災難時的後勤供應和協調
高級後勤保障計劃,通常對日常醫療實踐並非必須,但在出現災難性事件時,對於提供有效的支持是至關重要的20,46,在這種混亂中,通常存在醫院設施的損壞以及人力資源的短缺。來自遠離災難的國家和地區的全球協調一致的行動(圖1),可能是最有效的解決方案,盡管這種解決方案實施起來有一定困難。如圖2所示,這種全球性的支持應當與下述的各種地方性措施有機結合在一起。


災難嚴重程度評估
已經發表了幾份對於災難相關的擠壓綜合征發生率的研究報告。在中國的唐山大地震中(死亡242,769人),2%~5%的受傷人員發生了擠壓綜合征48。日本神戶大地震後13.8%的住院病人中可見有擠壓綜合征,這些病人中的半數發生了急性腎衰竭20。
當地衛生設施狀況和運送能力
在大多數情況下,受災地區的醫院要麼受到嚴重損壞,要麼可能因餘震而可能引起垮塌而需要撤離53。因此,腎髒災難協調組織的最重要任務之一,就是評估當地醫院的狀況,組織轉移病人到未受影響地區的衛生保健機構。
由於資源和人力都非常有限,在發生災難時對傷員進行檢別分類就非常重要。在大災難中,早期的現場救治應當集中於那些需要立即救治54、且判斷其生存幾率至少有50%7的嚴重損傷病人。傷員的檢別分類,應當能夠區分那些輕度損傷者、難以治療者和已經死亡者。
應當在災難過後迅速建立運送係統,以將受傷人員轉移出震中。應當在災區周圍建立輻射狀的傷員檢別分類體係,其中心就是災難發生地,而外圍則是距離災難現場最近、且能提供水電和其他資源供應的區域,這些是醫療救護必備的。軍民協作,常常可以解決災難發生後的運輸問題55。
必須將擠壓傷的病人,轉運到配備有透析設備和創傷中心的醫院中救治。由於病人在轉運途中可能發生致死性高鉀血症,病人在轉運前應當口服或經直腸給予鉀結合劑,如聚苯乙烯磺酸鈉(降鉀樹脂)。
由於餘震有可能損壞首次地震後啟用的醫院和透析中心13,必須將傷員進行撤離,以便能夠進行持續性和根治性治療。野外急救醫院的用途,可能僅限於對擠壓綜合征的急性並發症進行暫時救治。擠壓綜合征病人在後期可能因並發症而難以轉移,因此應當在當地醫院為那些不能轉移的傷員預留病床。最後,在條件往往不充分的情況下,就地接受治療的病人,其死亡的危險也高於在適宜的環境中接受治療者56。
在災區附近設立臨時透析中心,需要有充足的水源供應,而這類透析中心也隻能救治少數病人。另一個可能的問題就是醫院的基礎設施匱乏,或者現存醫院中沒能設立這樣的透析中心。因此,隻有在沒有任何可供選擇的條件下,才采用這種做法。
預期住院時間和醫療供應消耗
在挖救方法得當時,大多數傷員會在災難發生後的頭3天住院治療6,21,57-59,例如,在亞美尼亞大地震中,隻有2.4%的受害者是在災難發生後6天接受住院治療16。大量需要救治的病人,加上災難對當地醫院供應係統造成的破壞,導致災難現場醫院不可避免地出現醫療物資短缺。因此,在未得到有效的外援之前(這往往要有1周的時間),必需對現有醫療資源的消耗精打細算。
即使在補充醫療資源到位後,也要謹慎使用醫療設備,因為一開始病人可能並沒有出現嚴重的並發症。還有一種情況是,病人並未診斷出腎髒損傷,早期就在當地的緊急救治站出院,後來卻又因為嚴重的急性腎衰竭或電解質紊亂而再次入院。對於災難發生後不久所收治的輕傷病人,可以出院並且在門診隨訪觀察6。這類傷員不應當占有重傷員所需要的床位,後者往往來得較晚。
醫務人員和救助人員的準備
在神戶大地震發生的當天,有42%~69%的醫護人員和管理人員因為受傷或交通困難等原因而不能到位。即使醫務人員在震後能夠立刻到達醫院,也可能因震驚、焦慮或悲哀而難以有效地開展工作。認真準備一份醫務人員呼叫方案,就有可能減輕這種缺憾。另外,也應當製訂平衡的工作計劃,避免人員過於疲憊。應當在預期接診大量嚴重並發症病人時,安排經驗最豐富的醫務人員在崗21,這種情況往往發生在災後的頭幾天。
在易發生災難的地區,應當對醫務人員設計一種扇形的呼叫聯係計劃,因為做好準備是應對任何反應的關鍵因素。應當設計並張貼出參加現場救治、醫院治療和後勤保障的醫務人員名單6,並對這些人員進行培訓。由於擠壓綜合征可能影響多個器官係統,不同專業的醫生都應當接受培訓,以能夠應對此種情況。
在有大量病人發生擠壓綜合征時,全身性並發症的具體治療方案可能不同於常規治療,因為災後會出現嚴重的資源供應問題。例如,對災後擠壓綜合征病人,最常用的外科治療手段——筋膜切開術,就往往出現一些並發症如感染、膿毒症甚至死亡。在理想情況下,決定進行筋膜切開術時,應當以筋膜腔內壓力大於35 mm Hg作為閾值。但是,在災難環境中往往缺乏監測腔內壓力的設備。遠端肢體檢測不到脈搏,則表示腔內壓力極高,可以認為是一個簡便易行的床旁監測手段,但亞重傷病人即使是出現了有病理生理學意義的筋膜腔壓力升高時,也可能仍然有遠端肢體脈搏。
預測腎髒替代療法的需求
災難可能增加需要透析的病人數,但同時透析設備有損壞,這就顯著增加了運轉著的透析設施的工作負荷。因此,災難易發地區及其周邊地區的每個透析設施,都應當製訂好其詳細的“災難時透析工作程序”,以應對可能突然增加的病人潮。全麵的準備計劃應當包括向所有衛生從業人員全麵傳授關於急性腎衰竭和慢性腎衰竭知識。
急性腎衰竭
對於擠壓傷所致的急性腎衰竭病人,各類腎髒替代療法、間歇性血液透析、連續腎髒替代治療、以及腹膜透析等,都是有效的治療選擇,但每種療法都有具體的後勤供應問題13,15,32,43。
間歇性血液透析,能做到用一台透析機在一天內治療多個病人。即使是短期血液透析(每天2~3小時)也能夠逆轉危及生命的高血鉀。然而,方法的實施需要技術援助、有經驗的專業人員和水電供應,而這些常會受到災難的影響。
連續腎髒替代療法,可逐漸清除溶質和液體。然而,隻能一人一機,而且需要有經驗的專業人員、電力及大量置換液。連續抗凝可能引起重傷病人出血。
腹膜透析,在技術上要求簡單,不需要電力和自來水供應,可快速投入治療。然而,它難以用於腹部或胸部創傷的病人,需要大量的無菌透析液,而且可能會引起與衛生不佳的野外環境相關的並發症(假定在此進行操作)。連續腎髒替代療法和腹膜透析對鉀的清除效率均低於間歇性血液透析。
在馬爾馬拉地震期間,間歇性血液透析是最常用的透析形式,然而,間歇性血液透析僅能在具有足夠衛生設施的國家使用。沒有這些設備的地區,急性腎衰竭病人應被盡快轉到鄰近地區或國家。
慢性腎衰竭
災難帶來的問題,也可對在遭災地區生活並進行透析的慢性腎衰竭病人產生影響。對於災難周邊未受破壞地區,在配備完善醫院中行常規透析的病人,應被轉入鄰近的門診單位,以便使院內透析儀可有效用於治療複雜的急性腎衰竭病人。
馬爾馬拉地震第一周內,遭災地區行常規透析的慢性腎衰竭病人數和血液透析次數,降低了近50%。這些病人中很多已轉到了未遭災地區繼續治療47。對於可預測災難,應事先撤離需要連續透析的病人,而且在撤離前,如果條件允許,應給予額外一個周期的透析或鉀結合劑。這種病人的透析劑量,可通過減少透析次數或持續時間,在限定時間內安全地降低47。
專業人員也可因儀器損壞,重新分到其他尚能運行的設備。當局應優先給透析單位供水供電,因為透析設備的缺乏,意味著對於不能轉移出受災地區病人宣判死亡。災難準備計劃也應包括,災難來臨時對需要常規透析病人預警的方法,因為他們的理解和配合對醫療、心理和後勤規劃極其重要。
醫療物資及專業人員送達
為應對災難所發送的醫療物資,並非一定可用。比如,1976年的危地馬拉地震後,90%的藥物被不加分選地送往災區,因此不能被及時使用。1988年地震後,2500噸運送到亞美尼亞的藥物有70%過期、無用、未分類或遭到破壞71。銷毀毫無用處的供應物資又花費了人力和其他資源,且造成了額外的生態威脅。
國際團體中從別處調來的專業人員,將為當地醫師及護理人員提供心理支持,但這樣的湧入可能也具有不利因素。無準備及無經驗的外國人員可能會受到通信、運輸、資源及住宿問題幹擾而妨礙救援努力。配備的援助團隊應經過良好訓練並能自我維持,不應增加當地管理方的工作負擔。
綜合協作的國內與國際組織,對於協同反應特別有效。為了避免重複,各組織應各有側重(比如提供不同類型的醫療專業人員或不同醫療救援或非醫療供應和解決不同的社會問題)。難以事先界定地方和國際團隊間後勤工作的最優分配。因為這取決於災難的嚴重性和位置,地方與國際儲備,和物資轉運到災區的速度。
要對擠壓綜合征病人的治療需求進行預先估計,這有助於確定需要的國內和國際援助。馬爾馬拉地震前,對災難事件中透析設施的基本需求、透析設備量、血液和所需血製品,以及所需透析專業人員數均未進行分析。在那次災難中,此預算清楚表明,每例擠壓綜合征病人約需要8~10套透析設備。
擠壓綜合征病人需要輸入大量血製品。最重要的後勤問題是血製品的有效利用,由於它們保存期較短及保存不當而使問題棘手59。調集獻血者應該及時、定量,以滿足預期所需。在馬爾馬拉地震期間,擠壓綜合征病人接受了數以千計單位的血、新鮮冰凍血漿和人白蛋白。
馬爾馬拉地震中,各擠壓綜合征病人在住院當天,平均輸注的晶體液總量在5 L以上。如果將這種需求量外推到災難發生後的頭3天(在開始有組織的援助前),每1000例擠壓綜合征損傷病人,就需要15,000 L液體。在土耳其的賓格爾地區大地震中,每個擠壓綜合征損傷病人,每天的輸液量超過20 L,避免了對病人進行血液透析73。如果災難發生時采用這種策略,則每1000例病人需要配備的輸液量,就接近60,000 L(圖2)。
另外,應當預見到需要大量的腸道鉀結合劑。一般的用藥劑量是每例病人每天15 g,每1000例病人在頭3天就需要45 kg聚磺苯乙烯鈉。
為緊急情況貯存物資是一個重要問題。一種方案就是,在災難易發區域建造專門的貯存倉庫。治療藥物條目應當輸入計算機數據庫,進行分類、包裝,明確標示藥物類型、化學結構、通用名、生產日期和失效日期等71。當這些藥物接近失效期時,則應當及時送到醫院進行常規使用,並更新藥品。任何災難救護時需要,但當地並無儲存的物資,都應當進行調運,這些往往是來自外部的國際資源。還應當考慮在組織運輸、進口貨物通關以及其他管理活動中,都有可能消耗很多時間。
結 論
災難發生後,降低死亡率最有效的措施之一,就是成功治療擠壓綜合征及其相關的急性腎衰竭。與日常醫療實踐所不同的是,高水平的後勤保障計劃,各種醫療幹預措施在地方及國際間的有機協調,對於自然災難做出有效反應極為重要。相同的原則也能適用於人為災難,因為在這類事件的早期,往往也出現混亂,因為當地的醫療物資供應短缺和缺乏有經驗的醫療專業人員。
因此,對災難事件的準備應當包括,將傷員轉移到最適醫療機構的後勤計劃,有效管理醫療人員和處理醫療物資的短缺問題,合理請求以獲得額外的醫療物資供應和人員補充。
(N Engl J Med 2006;354:1052-63. March 9, 2006)(陳創 李雁 譯)
《中國醫學論壇報》2008年5月29日抗震救援特刊A9-A11
copyright©醫學論壇網 版權所有,未經許可不得複製、轉載或鏡像
京ICP證120392號 京公網安備110105007198 京ICP備10215607號-1 (京)網藥械信息備字(2022)第00160號