本文是筆者在2020年武漢疫情期間統計的相關臨床資料,這次疫情爆發到現在,我們很多診療方案存在不合理因素,包括胸腺肽和免疫球蛋白的濫用。之所以出現這樣的情況,和我們沒有及時整理統計臨床資料有關。今天把我三年前統計的相關的資料在這裏,與大家分享。 新冠病毒感染住院患者的臨床特征和預後分析 嚴重急性呼吸綜合征冠狀病毒2型(SARS-Cov-2)肺炎是一種新型傳染性疾病,目前在全球感染人數超5000萬
本文是筆者在2020年武漢疫情期間統計的相關臨床資料,這次疫情爆發到現在,我們很多診療方案存在不合理因素,包括胸腺肽和免疫球蛋白的濫用。之所以出現這樣的情況,和我們沒有及時整理統計臨床資料有關。今天把我三年前統計的相關的資料在這裏,與大家分享。
新冠病毒感染住院患者的臨床特征和預後分析
嚴重急性呼吸綜合征冠狀病毒2型(SARS-Cov-2)肺炎是一種新型傳染性疾病,目前在全球感染人數超5000萬,最早是在2019年12月在湖北武漢迅速傳播,其死亡率全球目前為2.5%。SARS-Cov-2肺炎的臨床症狀從輕度到危重不等,部分病例進展非常快,為了解哪些因素導致病情的進展,其預後因素有哪些,我們收集了武漢第四醫院約334例患者的臨床資料,進行分析。
1.方法
1.1研究設計和研究對象
這是一個單中心、回顧性、觀察性研究,研究地點是武漢第四醫院,該醫院在此次疫情期間是作為武漢收治SARS-Cov-2肺炎的一個定點醫院,我們回顧分析了從2020.1.1到2020.3.20診斷為SARS-Cov-2肺炎的患者,臨床化驗指標均由當地醫院完成。
1.2數據采集
我們審閱了臨床電子病曆記錄、護理記錄、實驗室數據和影像學檢查,通過標準化檔案進行整理。我們收集了年齡、性別、接觸史、既往病史(高血壓病、糖尿病、惡性腫瘤、冠心病、腦血管病)、從發病到住院的症狀(發熱、咳嗽、呼吸困難、乏力、鼻炎、胸痛、頭痛、嘔吐、腹瀉)、入院時實驗室數據(白細胞總數和淋巴細胞分類、血小板、血紅蛋白、血氣分析、乳酸脫氫酶)、合並感染和治療情況(氧療、抗病毒藥物、抗菌素、激素和免疫調節劑和免疫球蛋白)。
1.3結局
主要結局是28天內的死亡狀況,次要結局是SARS-Cov-2相關的急性呼吸窘迫綜合征的發生率。急性腎損傷則基於血清肌酐的水平;急性心肌損傷是基於肌鈣蛋白的水平。
1.4統計學方法
本研究的目的在於報道臨床病程和新冠肺炎的臨床結局,我們對於連續變量資料進行描述性統計如平均值和標準差,對分類資料采用百分比。我們對生存者和死亡患者采用兩樣本T檢驗以及Fisher精確檢驗。我們使用Kaplan-Meier曲線記錄生存數據。
2.結果
2.1人口學特征
自2020年1月10日~2020年3月20日,有334名確診SARS-Cov-2肺炎的患者進入武漢第四醫院,其中死亡64例,存活270例。其中男性169例,女性165例,平均年齡是61.25歲,超過60歲的患者有190例(56.9%)。
這些患者中合並有高血壓的比例高達35%、糖尿病17.7%、冠心病14.7%、COPD6.3%、腦血管疾病5.1%、惡性腫瘤4.8%。
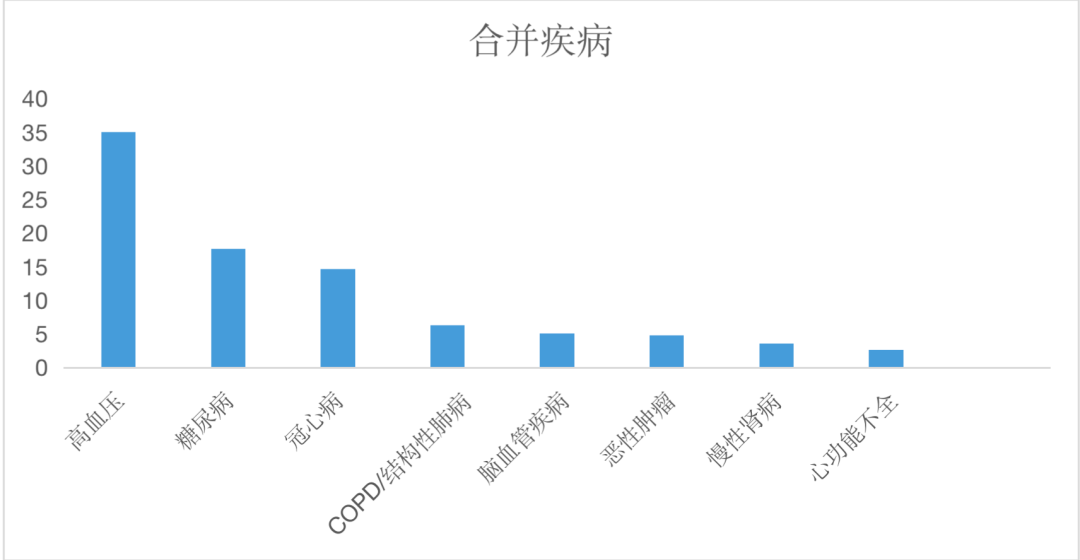
圖1COVID-19肺炎合並慢性基礎疾病情況
我們將生存者和死亡者的人口學特征進行比較,發現死亡者的年齡較存活者更高,死亡者最小年齡為47歲,從性別角度看,死亡者中男性比例更高。在合並慢性基礎疾病中,死亡人群中既往有高血壓的比例更高,而糖尿病、冠心病和惡性腫瘤在兩組中差異沒有統計學意義。將60歲以上男性單獨分成一組,與其他患者相比,其死亡風險為2.503(95%CI 1.419~4.418)。
表COVID-19肺炎的人口學和臨床特征
|
總體 |
死亡者(64) |
存活者(270) |
P值 |
|
|
年齡(歲) |
61.25 |
68.16(47~85) |
59.61(9~87) |
0.000 |
|
性別 |
||||
|
男性 |
169 |
41 |
128 |
0.018 |
|
女性 |
165 |
23 |
142 |
|
|
基礎疾病 |
||||
|
高血壓病 |
117 |
30 |
87 |
0.03 |
|
糖尿病 |
59 |
14 |
45 |
0.515 |
|
冠心病 |
49 |
14 |
35 |
0.078 |
|
惡性腫瘤 |
16 |
4 |
12 |
0.52 |
|
症狀 |
||||
|
發熱 |
286 |
53 |
223 |
1 |
|
咳嗽 |
219 |
39 |
180 |
0.384 |
|
乏力 |
117 |
27 |
90 |
0.192 |
|
呼吸困難 |
129 |
34 |
95 |
0.01 |
|
惡心納差 |
56 |
13 |
43 |
0.456 |
|
全身酸痛 |
23 |
5 |
18 |
0.784 |
2.2臨床特征
COVID-19肺炎的臨床症狀多樣,最為常見的包括發熱(82.6%)、咳嗽(65.6%)、呼吸困難(38.6%)和乏力(35%);另外消化道症狀較為突出,包括惡心納差(16.8%)、腹痛腹瀉(8.1%)和嘔吐(2.7%),需要引起注意的是有1.5%的患者沒有症狀。
雖然發熱是最常見的臨床表現,但是新冠病毒肺炎的發熱程度通常並不高,常常被患者忽視。有8%的患者是在入院後2-8天出現發熱。從症狀出現到影像學確認肺炎的平均時間為6天。
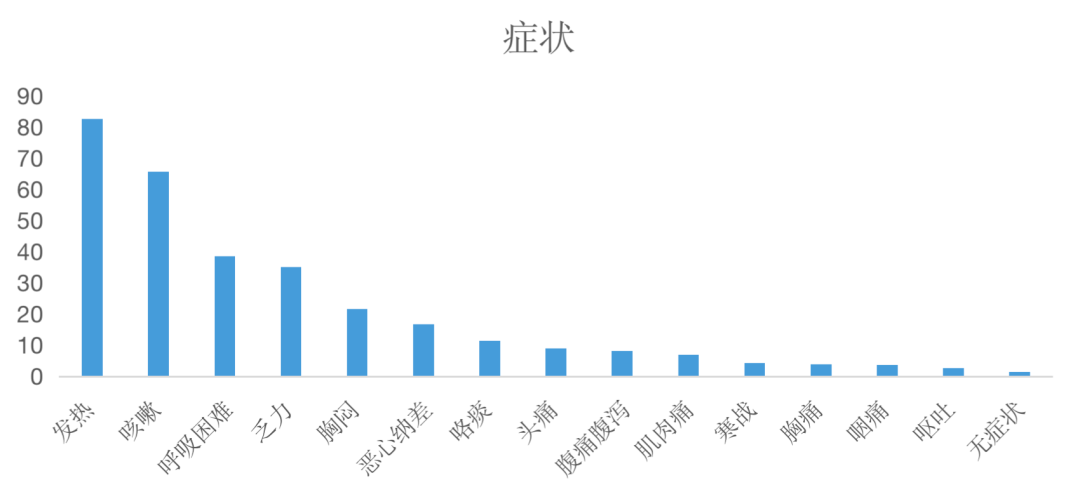
圖2 症狀出現的百分比
2.3影像學特征
大多數患者影像上為雙側病變,早期病變局限,呈斑片狀、亞段或節段性分布為主,病灶多以胸膜下分布,影像特征是磨玻璃樣改變伴或不伴小時間隔增厚。隨著病程進展,肺部影像病變出現病灶增多,範圍擴大,並逐漸累及多個肺葉等特點,超過一周以上病程中可出現實變影。但出現胸腔積液病例非常少(分別是4例),未發現有淋巴結腫大的病例。
在早期肺部病變以磨玻璃影為主,隨著病程的發展,會出現網格影和實變影,3周以上的病程還會出現混合性病變。
2.4實驗室檢查
COVID-19肺炎患者多數患者血白細胞低於10*109/L,血紅蛋白和血小板也多在正常範圍內。炎症指標中血CRP輕度增高,PCT多數正常。根據不同的生存情況看,死亡患者在白細胞總數、中性粒細胞總數、血CRP和PCT、膽紅素、尿素氮、D二聚體等方麵要明顯高於存活者,且有統計學意義。
表COVID-19肺炎的實驗室檢查
|
所有患者(334) |
死亡者(64) |
存活者(270) |
P值 |
|
|
白細胞總數(×109/L) |
6.46 |
9.49(1.17~32.48) |
5.74(1.42~14.2) |
0.000 |
|
中性粒細胞總數(×109/L) |
4.81 |
8.15(0.71~30.43) |
4.02(0-11.87) |
0.000 |
|
淋巴細胞總數(×109/L) |
1.12 |
0.80(0.268~2.39) |
1.19(0~4.22) |
0.000 |
|
中性粒/淋巴細胞比值 |
6.08 |
12.31(0.89~52.06) |
4.59(0.61~45.19) |
0.000 |
|
血小板總數(×109/L) |
217.39 |
167.44(40~261) |
226.26(70~613) |
0.004 |
|
C反應蛋白(MG/L) |
43.88 |
89.12(1.1~259.77) |
33.31(0.2~241.6) |
0.000 |
|
降鈣素原(NG/ML) |
0.18 |
0.49(0.1~7.38) |
0.12(0.1~3.83) |
0.000 |
|
AST |
53.47 |
75.24(6~939) |
47.68(9~933) |
0.054 |
|
總膽紅素 |
15.16 |
21.31(10.9~41.6) |
14.23(4.3~38.8) |
0.002 |
|
尿素氮 |
7.69 |
12.38 |
6.46 |
0.000 |
|
肌酐(MG/L) |
115.70 |
196.72 |
99.96 |
0.062 |
|
乳酸脫氫酶(IU/L) |
312.82 |
466.43 |
269.33 |
0.000 |
|
肌酸激酶(IU/L) |
188.04 |
342.65 |
146.23 |
0.000 |
|
TNI(UG/L) |
0.53 |
1.04 |
0.18 |
0.053 |
|
D二聚體 |
3029.26 |
5681.02 |
2362.92 |
0.001 |
2.5治療情況
有241例(72.2%)接受了抗菌素治療,有118例(35.3%)接受了糖皮質激素治療,有60例接受了胸腺肽或者免疫球蛋白治療。抗病毒治療中,有78例予以奧司他韋,有179例予以洛匹那韋治療,有7例予以氯喹治療,有156例予以阿比多爾治療,有26例予以利巴韋林治療。從存活者與死亡者的治療情況比較可以看出,死亡者使用激素和低分子肝素的比例更高,而其他治療手段差別沒有統計學意義。
表COVID-19肺炎的治療情況
|
所有患者 |
死亡者(64) |
存活者(270) |
P值 |
|
|
糖皮質激素 |
118 |
37 |
81 |
0.000 |
|
洛匹那韋 |
179 |
28 |
151 |
0.094 |
|
阿比多爾 |
156 |
27 |
129 |
0.486 |
|
奧司他韋 |
78 |
19 |
59 |
0.191 |
|
利巴韋林 |
26 |
4 |
22 |
0.797 |
|
丙種球蛋白 |
133 |
30 |
103 |
0.205 |
|
胸腺肽 |
53 |
10 |
43 |
1.0 |
|
抗菌素 |
241 |
48 |
193 |
0.643 |
|
化痰藥 |
97 |
16 |
81 |
0.540 |
|
低分子肝素 |
19 |
8 |
11 |
0.015 |
2.6結局
總共有64例患者死亡,全部在28天內死亡,其中37例在入院後一周內病亡。與存活者相比,死亡者更容易發生ARDS(81%vs45%),以及更可能接受人工通氣。存活者住院平均時間為天,核酸轉陰時間為天。
2.7生存者與死亡者的危險因素
根據以上臨床資料
表影響SARS-Cov-2肺炎預後因素
|
變量 |
單因素分析 |
多因素分析 |
||||||
|
HR |
P |
95.0% CI |
HR |
P |
95%CI |
|||
|
Lower |
Upper |
|||||||
|
性別(男性vs女性) |
1.978 |
0.018 |
1.125 |
3.475 |
||||
|
年齡(>60 vs≤60) |
2.236 |
0.008 |
1.233 |
4.054 |
||||
|
高血壓(有vs無) |
1.856 |
0.030 |
1.067 |
3.228 |
||||
|
冠心病(有vs無) |
1.880 |
0.078 |
0.942 |
3.752 |
||||
|
糖尿病(有vs無) |
1.337 |
0.435 |
0.645 |
2.774 |
||||
|
呼吸困難(有vs無) |
2.088 |
0.01 |
1.204 |
3.622 |
||||
|
白細胞(>10*109/L vs≤10*109/L) |
7.721 |
0.000 |
3.612 |
16.502 |
||||
|
中性/淋巴比值(>8vs≤8) |
8.868 |
0.000 |
4.699 |
15.988 |
4.457 |
0.000 |
2.14~9.66 |
|
|
LDH(>350vs≤350) |
2.334 |
0.005 |
1.307 |
4.169 |
||||
|
CRP(>50vs≤50) |
5.044 |
0.000 |
2.799 |
9.088 |
2.383 |
0.012 |
1.208~4.70 |
|
|
D二聚體(>4000vs≤4000) |
1.926 |
0.024 |
1.112 |
3.338 |
||||
|
PCT(>0.4vs≤0.4) |
4.309 |
0.000 |
2.347 |
7.911 |
2.705 |
0.007 |
1.313~5.576 |
|
3.討論
我們首批浙江赴武漢支援醫療隊進駐武漢第四醫院,在2020-1-25到達,在2020-3-24離開,工作時間達56天。在此期間我收集了該院確診SARS-COV-2肺炎的病例約324例,進行了臨床資料的整理和分析。
由於我們收集整理的是住院患者,也就是病症較重的患者,因此發生危重症的比例較高,在334住院患者中,死亡患者67人,死亡率達20%。但是這不能代表整體COVID-19的全貌,因此不能外推到所有患者。
由於COVID-19肺炎嚴重感染的基礎病理生理變化是嚴重的ARDS,在多項研究中均發現男性和高齡患者更容易發生ARDS,因此也成為預後差的危險因素之一。在本項研究中,60歲以上的老年人比例達超過一半,男女比例相當,但是死亡患者中男性比例接近2/3,大於60歲的男性死亡率是其他人群的2.5倍。
雖然COVID-19肺炎住院患者中,高血壓和糖尿病是較為常見的合並基礎疾病,但是隻有高血壓是獨立預後因子,而糖尿病在兩組人群中差異沒有統計學意義。結合文獻發現危重症患者中心血管事件發生率較高,而且SARS-Cov-2病毒結合的位點是血管緊張素轉換酶(ACE),因此有基礎心血管疾病特別是高血壓患者預後較差。
單因素分析中,發現年齡、性別、高血壓病、入院時有呼吸困難以及白細胞增高、中性/淋巴比例增高、LDH增高、CRP增高和D二聚體增高均是預後差的危險因素。但通過多元回歸分析,我們發現其中隻有中性/淋巴比例增高、CRP增高和PCT增高是獨立危險因素。
copyright©醫學論壇網 版權所有,未經許可不得複製、轉載或鏡像
京ICP證120392號 京公網安備110105007198 京ICP備10215607號-1 (京)網藥械信息備字(2022)第00160號